
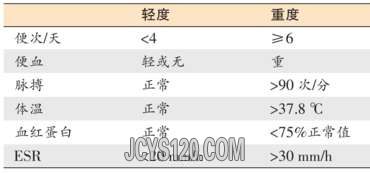
1例溃疡性结肠炎(UC,慢性复发型)患者,在接受美沙拉嗪(口服+灌肠剂)治疗后,仍反复出现黏液脓血便。主管医生结合临床实际,联合应用曲安奈德、柳氮磺吡啶片、锡类散和利多卡因灌肠,患者症状缓解,大便次数减少,大便性状改善。本期结合该病例,解析UC诊治中的几个棘手问题。【病历摘要】主诉:患者女性,32岁,主因“反复黏液脓血便近3年,再发1个月余”就诊。病史:患者2011年1月始出现黏液脓血便,每日4~5次,伴下腹隐痛,自诉肠镜示“结肠炎”(具体不详),接受中药治疗(口服加灌肠)后脓血便症状略有缓解。2012年5月复查肠镜显示,回盲部充血糜烂,口服美沙拉嗪3.0g/d,仍见便中带脓血。2012年6月肠镜显示,15cm以下充血糜烂,散在浅溃疡,加美沙拉嗪灌肠剂1/4支间断灌肠,症状仍有反复。2013年3月肠镜显示,回盲部水肿,直肠乙状结肠水肿、糜烂伴浅溃疡,继续予美沙拉嗪治疗,仍有反复大便带黏液脓血。近1个月来,大便带黏液脓血发生频繁,每日2~3次,故来我院就诊。患者病程中无口腔溃疡、关节疼痛等病史,无烟酒嗜好。体检:体温(T)37℃,脉搏(P)84次/分,无明显贫血貌。腹部平软,下腹轻压痛,双下肢不肿。辅助检查:距肛缘20cm以下黏膜充血糜烂,多发浅溃疡。病理活检显示,急慢性炎症,偶见隐窝脓肿。粪常规:白细胞计数(WBC)6~8个/高倍镜视野(HP),红细胞(RBC)10~12个/HP,粪细菌培养(-)、粪找寄生虫(-),血红蛋白(Hb)125g/L,血沉(ESR)20mm/1h,白蛋白(ALB)40g/L,高敏C反应蛋白(hsCRP)10.3mg/L。诊治经过:入院诊断为溃疡性结肠炎(累及直乙状结肠),予美沙拉嗪3.0g/d,口服,美沙拉嗪2.0g/d,灌肠,每晚1次,10天之后仍见少量大便带血。给予曲安奈德40mg+柳氮磺吡啶2.0g+锡类散1.5g+利多卡因0.1g+生理盐水100ml,灌肠,每晚1次,灌肠3次后便中带血消失,大便每日1~2次,成形。2周后查血糖、血皮质醇节律无异常。改为美沙拉嗪2.0g/d,灌肠,继续口服美沙拉嗪2.0g/d,大便每日1~2次,成形,无脓血,无腹痛。讨论1:炎症未被完全控制的原因患者用药过程根据患者典型症状――反复黏液脓血便,结肠镜下从直肠开始的连续性弥漫性多发性糜烂及浅溃疡,病理示急慢性炎症和隐窝脓肿形成,可以排除肠道感染等疾病,诊断为溃疡性结肠炎(慢性复发型),根据疾病严重程度分型(改良Truelove和Witts疾病严重程度分型)为轻中度(表1)。
患者在发病初期间断接受中药口服和灌肠治疗,虽然黏液脓血便好转,但仍间歇大便带血,结肠镜显示,回盲部黏膜充血糜烂。这提示,初期治疗不充分,且疗效欠佳,未能完全控制炎症。之后予足量美沙拉嗪(口服)治疗,患者仍有大便带血,加用美沙拉嗪灌肠,症状时有反复。主管医生详细询问病史后发现,该患者美沙拉嗪灌肠剂每次用量仅为1/4支(相当于1g),加白开水补足容积至60ml(15ml灌肠剂+45ml水),且间断使用。因此,该患者存在灌肠治疗的药物剂量不足、且不规则用药的问题,这可能是导致疗效不佳的原因。此外,灌肠剂中兑白开水使灌肠液呈低渗状态,可能导致局部结直肠黏膜水肿,且药物浓度较低,不利于炎症消退。因此,主管医生将用量改为美沙拉嗪1支,每晚灌肠,但患者仍有少量大便带血,可能与患者病程较长(反复发作近3年),黏膜已呈现慢性炎症改变有关。指南建议根据我国《炎症性肠病诊断与治疗的共识意见》(2012,简称“共识意见”),轻中度溃疡性结肠炎首选氨基水杨酸制剂(如美沙拉嗪)治疗。对病变局限在直肠或直肠乙状结肠者,强调局部用药(栓剂或灌肠剂),口服与局部用药联合应用疗效最佳。对病变广泛者,口服与局部用药联合应用也可提高疗效。局部用药可用美沙拉嗪灌肠剂2~4g/次,1~2次/日。糖皮质激素可用氢化可的松琥珀酸钠盐100~200mg/晚;布地奈德泡沫剂2mg/次,1~2次/日,适用于病变局限在直肠者,但国内尚未上市。据报道不少中药灌肠剂(如锡类散)亦有效,可以试用。该患者临床决策该患者在口服美沙拉嗪的基础上,接受美沙拉嗪灌肠剂治疗后,疗效欠佳。下一步考虑采用局部激素灌肠。联合应用曲安奈德、柳氮磺吡啶片、锡类散和利多卡因灌肠是本院消化科沿用多年的经验方,起效快,甚至有用药1~2次大便带血消失,疗效确切,能显著减少大便次数,改善大便性状,尤其是便中带血。利多卡因能提高耐受性,尤其是初次灌肠患者,进而增加药物作用时间、提高疗效。锡类散具有解毒化腐和促进溃疡愈合的作用。柳氮磺吡啶在结肠细菌作用下,可被分解为氨基水杨酸,而后者具有抑制炎症作用。此外,柳氮磺吡啶的价格低廉、局部给药后肠道的药物浓度远高于口服给药。曲安奈德是以局部作用为主的糖皮质激素,具有强大而持久的抗炎作用,抑制结直肠黏膜炎症。作为一种局部作用激素,曲安奈德灌肠主要作用于肠黏膜,较少吸收入血,与传统的氢化可的松琥珀酸钠盐相比,其对下丘脑-垂体-肾上腺轴的影响较小。该患者接受曲安奈德40mg/晚灌肠2周后,检测空腹血糖和血皮质醇节律,未发现糖代谢和肾上腺皮质功能受累。目前国内尚无布地奈德直肠内给药制剂,以曲安奈德为基础的复合配方灌肠液不失为一个较好的治疗选择。讨论2:糖皮质激素治疗途径和时间指南建议共识意见也指出,轻度和重度UC对氨基水杨酸治疗无效者,特别是病变范围较广泛者,可改用口服全身糖皮质激素。值得注意的是,糖皮质激素不能作为维持治疗药物。临床决策该患者病变范围局限于直肠和乙状结肠(相当于E

口服和局部氨基水杨酸治疗未能完全缓解,因此局部加用激素。 通常口服激素治疗副作用较大,且治疗远端结肠炎效果欠佳。临床观察发现,部分左半结肠炎和全结肠炎患者接受口服激素治疗后仍大便带血,以至于医生无法减量或撤药后再反复给予激素治疗,甚至导致患者出现满月脸和骨质疏松等不良反应。此时逐渐撤去口服激素并改为曲安奈德灌肠,再逐渐过渡到美沙拉嗪或柳氮磺吡啶灌肠往往能取得较满意疗效。患者目前大便每日1~2次,无腹痛腹泻,无脓血便或便中带血,临床处于溃疡性结肠炎(UC)缓解期,予美沙拉嗪2.0g/d(口服)+美沙拉嗪2.0g(每晚灌肠),并逐渐调整为隔天灌肠,建议半年后复查肠镜、评价黏膜愈合情况并及时调整治疗方案。共识意见指出,由氨基水杨酸制剂或糖皮质激素诱导缓解后以氨基水杨酸制剂维持,远端结肠炎以美沙拉嗪局部用药为主(直乙结肠炎灌肠剂隔天至数日1次),加上口服氨基水杨酸制剂更好,疗程为3~5年或更长。讨论3:益生菌和粪菌移植在UC治疗中的作用由于几乎无毒副作用,近年来益生菌在UC治疗中的作用越来越受到关注。许多研究显示,肠道菌群的生态失调在炎症性肠病(IBD)的发病中起重要作用,UC患者的肠道黏膜和粪便中均发现了微生物数量改变及多样性降低,补充益生菌具有调节肠道菌群和抗炎的作用。目前多数临床试验提示,益生菌在UC维持缓解中的作用与美沙拉嗪相当,但这些研究在方法学和质量控制上存在着很大差别,仍需要更多严格的随机对照临床研究(RCT)证实益生菌在UC中的作用,包括菌种选择、所用剂量、治疗时机和疗程等。粪菌移植作为IBD治疗的另一种替代选择,是将健康人粪便中的功能菌群移植到患者的肠腔内,重建具有正常功能的肠道菌群,调节肠黏膜免疫炎症反应,但迄今仅有零星病例报告说明其在IBD治疗中的作用,得出的结论也不一致,尚须严格设计的RCT研究来进一步探讨其在IBD中的作用。此外,有研究显示,益生菌的DNA或胞壁成分具有调节黏膜免疫和限制肠黏膜上皮炎症反应的作用,可能为IBD治疗又提供了一种新的选择。讨论4:如何监测癌变由于患者长时间反复大便带血,故应考虑癌变可能。通常结肠炎相关性癌(CAC)的发生与结肠炎病程、累及范围及炎症控制情况有关,患者病程越长、病变累及范围越大、炎症经常处于活动,则癌变风险越高,全结肠炎患者病程10年以上的癌变风险相对较高。共识意见提出监测癌变的建议。监测时间起病8~10年的所有UC患者均应行一次肠镜检查,以确定当前病变范围。如为E3型,则从此隔年肠镜复查,达20年后每年肠镜复查;如为E2型,则从起病15年开始隔年肠镜复查;如为E1型,无需肠镜监测癌变。合并原发性硬化性胆管炎者,从此诊断确立开始每年肠镜复查。肠黏膜活检多部位、多块活检及怀疑病变部位取活检。色素内镜有助于识别病变和指导活检。放大内镜、共聚焦内镜等可进一步提高活检针对性和准确性。病变的处理对癌变、平坦黏膜上的高级别上皮内瘤变患者,应行全结肠切除;对平坦黏膜上的低级别上皮内瘤变者,可行全结肠切除,或者3~6个月后随访,如仍为同样改变亦应行全结肠切除。对隆起型肿块上发现上皮内瘤变而不伴有周围平坦黏膜上的上皮内瘤变者,可予内镜下肿块摘除,之后密切随访,如无法行内镜下摘除,则行全结肠切除。
发布于 2014-09-08 19:02:47 IP 属地·中国|山东省|潍坊市
- 2014-09-15 15:57:51 · IP属地·中国|重庆|重庆市
0点赞
- 2015-04-16 19:01:17 · IP属地·中国|河北省|邯郸市
0点赞
治小儿顽咳效方 3012评论
皮肤病图片大全(1000张之多) 2829评论
医生营生绝活---简方疗便秘 2647评论
新农合受益方排名 2604评论
小儿感冒咳嗽输液特棒的方子(我的临床经验常用方) 2380评论
2011年,新的一年,基层医生网每日红包继续!!! 2368评论
灌肠治愈儿童咳嗽的处方。 1704评论
孕妇牙疼怎么办? 1703评论
看看我治疗的小儿咳嗽处方. 1564评论
搽痔疮肿痛简效方 1551评论