|
门诊经常遇到这样的孩子:一个月肚子疼个一两次,或者近半年不定啥时候说肚子疼,大多以脐周为主。 有时候用热水袋暖暖就好了,有时候吃点助消化的药就好了,有时候不管它也能撑过去。 带孩子去医院看,有的医生让查个腹部彩超,看腹部淋巴结增大,告诉家长是肠系膜淋巴结炎;有的怀疑是Hp感染,但追问家族史都没有Hp感染病史,查Hp也阴性。 用点调理胃肠的药,会好转一段时间,但停药不久,孩子又开始嚷嚷肚子疼,家长就不淡定了:一个肚子疼,怎么就治不好了呢? 其实肚子疼并没有想象中那么简单,不是所有腹痛都能让“肠系膜淋巴结炎”背锅,毕竟肚子里不仅仅有肠系膜淋巴结,还有其他脏器。 下面,我们一起捋捋关于儿童慢性腹痛的诊疗思路。 1、什么是慢性腹痛? 最早关于慢性腹痛定义为:在过去的3个月里至少3次腹痛发作,其疼痛的严重程度足以影响患儿的日常生活。现在指发病缓慢、病程长,或急性发作后时发时愈的腹痛。 本病虽然不危及生命,但是严重影响儿童的生活质量,因此受到家长的关注。 慢性腹痛分为器质性腹痛与功能性腹痛。 2、慢性器质性腹痛需要考虑哪些疾病?
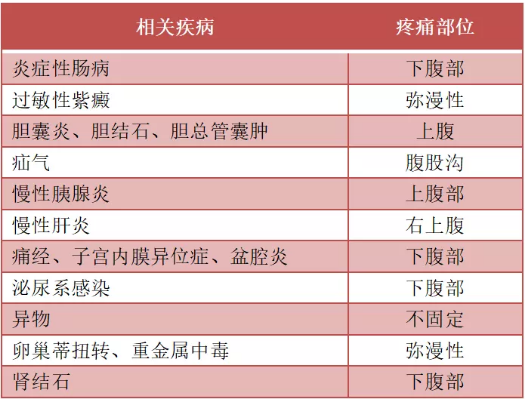
据统计,多数慢性腹痛尽管接受了详细的诊断评估,仍然无法找到器质性病因,大多为功能性腹痛,无解剖、代谢异常或感染、炎症和肿瘤因素。 3、什么是功能性腹痛? 功能性慢性腹痛是一种功能性胃肠病,多见于儿童和青少年,常因心理和生理因素相互作用于脑-肠轴而引起的多因素疾病。 根据罗马Ⅲ标准,儿童功能性慢性腹痛的定义为:(1)症状持续2个月;(2)症状每周发作 >1次;(3)排除器质性或生化异常。 根据症状特点,儿童功能性慢性腹痛可分为功能性消化不良(FD)、肠易激综合征 (IBS)、非特异性功能性腹痛、腹型偏头痛。 ■ 功能性消化不良诊断标准:诊断前至少2个月内符合以下1项或多项条件,且每个月至少4d是有症状的: ①餐后饱胀; ②早饱; ③上腹疼痛或烧灼感,与排便无关; ④经过适当评估,症状不能用其他疾病来完全解释。 ■ 肠易激综合征诊断标准:诊断前至少2个月必须符合以下所有条件: ①每个月至少有4d出现腹痛,且符合以下至少1项:a.与排便相关;b.发作时伴有排便频率改变;c.发作时伴有大便性状改变; ②伴有便秘的儿童,疼痛不会随着便秘的好转而缓解(如疼痛缓解则为儿童功能性便秘,而不是肠易激综合征); ③经过适当评估,症状不能用其他疾病来完全解释。 ■ 腹型偏头痛诊断标准:诊断前至少6个月内有2次腹痛发作,且符合以下所有条件: ①持续1h或更长时间的突发急性脐周、中线或弥漫性剧烈腹痛(最严重和最痛苦的症状); ②发作间隔数周至数月; ③疼痛难以忍受,影响正常活动; ④患儿有特定的发病模式和症状; ⑤疼痛可伴随以下2种或多种症状:厌食、恶心、呕吐、头痛、畏光、面色苍白; ⑥经过适当评估,症状不能用其他疾病来完全解释。 ■ 非特异性功能性腹痛(不符合上面那三种的腹痛)诊断标准:诊断前至少2个月症状符合以下所有条件,且每个月至少发生4次腹痛: ①发作性或持续性腹痛,不完全与生理事件相关(如进食、月经期); ②不符合IBS、FD或腹型偏头痛的诊断标准; ③经过适当评估,腹痛不能用其他疾病来解释。 此外,有部分患儿因便秘导致反复腹痛,便秘经有效治疗,大多腹痛随之消失。 部分学龄期儿童腹痛与情绪相关,经有效情绪疏导可缓解。 4、功能性腹痛与哪些因素相关? 目前认为胃肠动力紊乱、内脏高敏感性、黏膜和免疫功能改变、肠道菌群变化及中枢神经系统调节功能异常、精神心理因素及应激性事件的发生可能与患儿腹痛症状的产生有关。 5、功能性腹痛有哪些特点? 腹痛的部位:多在脐周或脐上部近腹正中线; 腹痛的性质:为隐痛或钝痛,少数呈痉挛性疼痛; 腹痛时间:腹痛间歇时吃、玩如常,很少夜间痛醒;持续时间每次小于5分钟,多数患儿不经处理可自行缓解;发作次数频繁(>3次)。醒来或睡觉时抱怨,日间活动时没有症状。 6、出现哪些症状时,需要提高警惕?
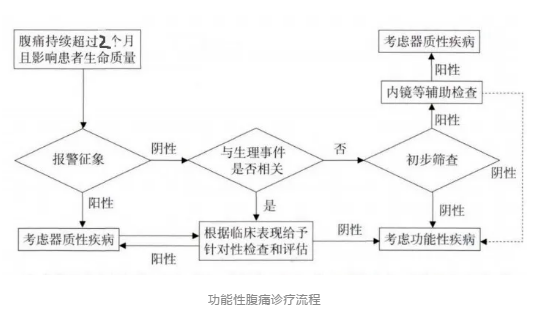
7、怎么排除器质性腹痛? 除外器质性腹痛,才能诊断功能性腹痛。 但排除器质性疾病也不一定做全部检查,如果没有以上报警症状,且没有其他疾病可以解释腹痛症状,临床可选择少数检查作为器质性疾病的初筛。
询问疼痛是持续性还是间歇性(急腹症疼痛大多为持续性,阵发性加剧),疼痛频率及持续时间; 疼痛是否与饮食有关(若进食后疼痛加重,提示消化不良;若减轻,可能是溃疡引起); 排便对疼痛是否有影响(肠炎时排便后腹痛减轻;便秘型IBS,排便后也无明显好转); 锻炼是否有影响(锻炼时疼痛,与腹壁神经受压有关,属于腹壁疾病); 疼痛怎么缓解(药物、食物、转移注意力、自行缓解); 疼痛是否与压力、紧张有关(部分患儿开学、上学前腹痛,考虑上学恐惧症)。
查体时衣物撩至腹股沟以上,充分暴露皮肤,以免遗漏疝气等疾病;还可发现消瘦、贫血、黄疸、腹部包块等异常体征。 Camett' s test:是诊断慢性腹壁痛的主要依据。具体方法是让患者平卧,嘱其抬头以收缩腹肌,若原来的压痛部位疼痛加重,则为试验阳性。
(1)全血细胞计数,炎症指标如ESR、CRP,脂肪酶、肝肾功能 ; (2)Celiac病血清学指标,如总IgA、转谷氨酰胺酶抗体IgA或肌内膜抗体IgA; (3)尿常规检测; (4)粪隐血检查和粪炎症指标,如钙卫蛋白或乳铁蛋白; (5)怀疑消化性溃疡时,进行C-13呼气试验或粪便Hp抗原检测; (6)试验性去乳糖饮食或去果糖饮食有助于诊断碳水化合物吸收不良或消化不良; (7)晨起呕吐者要进行神经系统的评估,如头颅CT或MRI。
8、功能性腹痛怎么治疗? 由于功能性腹痛的病理生理机制并不清楚,目前尚无特效治疗手段。治疗的主要目的就是减轻患儿腹痛症状并且帮助他们重返日常生活。 ▎功能性消化不良: 1.应避免引起症状加重的食物(如含咖啡因、辛辣、多脂肪的食物)和非甾体类抗炎药; 2.对能加重症状的心理因素应加以疏导; 3.对以疼痛为主要症状的患儿,可用组胺受体拮抗剂和PPI抑酸; 4.恶心、腹胀和早饱,可使用促动力药如西沙必利; 5.研究表明,赛庚啶可有效治疗功能性消化不良。 ▎肠易激综合征: 1.益生菌; 2.薄荷油胶囊可以缓解75%IBS患儿的腹痛症状; 3.阿米替林既有抗胆碱能作用又有镇痛作用,可改善腹泻症状; 4.行为疗法。 ▎腹型偏头痛: 苯噻啶、阿米替林、普萘洛尔和赛庚啶均有较好疗效。 ▎非特异性功能性腹痛: 大样本的西酞普兰的研究发现,西酞普兰效果明显。但美国食品药品管理局对应用西酞普兰发出的黑框警告,即青少年自杀意愿的风险增加。 因此,认知行为疗法更有益。 ▎对于便秘引起的腹痛: 1.使用行为疗法进行干预:如定时如厕、建立成功排便后的奖励措施;摄入正常量的纤维和液体;顺时针摩腹等。 2.非刺激性的轻泻剂如:聚乙二醇、乳果糖可以缓慢软化粪便团块直至数天至数周后患儿主动排便。(医学界儿科频道) |





 收藏
收藏 转播
转播
 QQ好友
QQ好友 QQ空间
QQ空间 新浪微博
新浪微博 复制链接
复制链接